Подошвенные бородавки и шипицы: как отличить от мозоли
Небольшой нарост на подошве стопы легко принять за обычную мозоль — но если причиной его появления стал вирус папилломы человека, перед вами подошвенная бородавка (в народе — шипица), которая требует совершенно другого подхода к лечению. В этой статье разберём, чем эти образования отличаются внешне и по симптомам, в каких случаях бородавку нужно удалять и какие методы сегодня применяются на практике.
Что такое подошвенные бородавки и почему они возникают
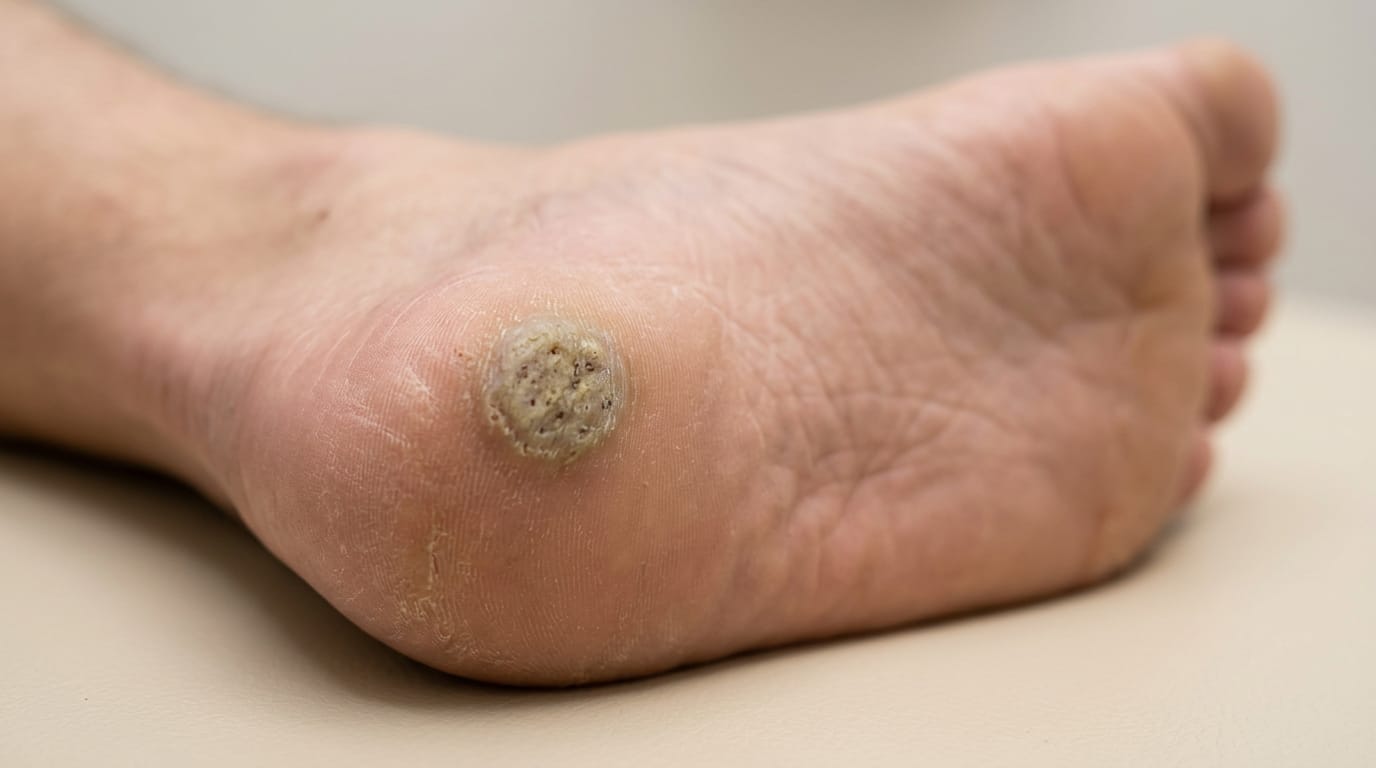
Подошвенные бородавки — это доброкачественные новообразования на коже стоп, вызванные вирусом папилломы человека (ВПЧ). Они чаще всего появляются на участках, которые испытывают постоянное давление или трение — например, на пятке или подушечках пальцев. Несмотря на безобидный внешний вид, такие образования нередко вызывают болевые ощущения при ходьбе и могут мешать нормальному движению.
Внешне подошвенная бородавка напоминает плотную мозоль, однако в её центре часто видны тёмные точки — закупоренные капилляры. Поверхность может быть шероховатой или слегка вдавленной, а вокруг нередко формируется утолщённый ороговевший слой кожи.
Основная причина появления шипиц — инфицирование ВПЧ через микротрещины на коже. Заражение возможно при контакте с заражённой поверхностью (например, в бассейне или раздевалке) или через общие предметы гигиены. Не менее важную роль играет состояние иммунной системы: при её ослаблении вирус активизируется, и на месте заражения возникает бородавка.
В клинике «Подология» специалисты уделяют внимание не только удалению бородавок, но и выявлению причин их появления — чтобы снизить риск повторного образования. Такой подход помогает рассматривать проблему комплексно, включая профилактику заражения и укрепление кожи стоп.
Интересный факт
Сами по себе вирусные частицы ВПЧ, вызывающие подошвенные бородавки, малоустойчивы во внешней среде. Однако влажная обувь и микротравмы значительно повышают шансы на их проникновение в кожу.Механизм развития шипиц: роль вируса папилломы человека
Шипица — народное название подошвенной бородавки, которое отражает её главную особенность: ощущение острого «шипа» внутри при надавливании. За этим неприятным симптомом стоит вполне конкретный биологический процесс, запускаемый вирусом папилломы человека (ВПЧ).
ВПЧ (вирус папилломы человека)
Группа вирусов, насчитывающая более 200 штаммов. Подошвенные бородавки чаще всего вызывают типы 1, 2 и 4 — они не являются онкогенными, но способны вызывать хроническое кожное поражение.
Заражение происходит контактным путём: вирус проникает в кожу через мельчайшие трещины, ссадины или потёртости. Попав в базальный слой эпидермиса, ВПЧ встраивается в клетки и нарушает их нормальное деление. В результате клетки начинают бесконтрольно размножаться, формируя плотный узелок — будущую бородавку.
Особенность подошвенной бородавки в том, что она растёт не наружу, а вглубь. Давление массы тела буквально «вдавливает» образование внутрь тканей — именно поэтому возникает характерная болезненность при ходьбе. Чем дольше существует шипица, тем глубже она уходит в кожу.
Важно понимать: сам по себе вирус не вызывает бородавку автоматически. Решающую роль играет состояние иммунитета. У людей с крепким иммунным ответом ВПЧ может присутствовать в организме, не проявляясь клинически. Иммунная система попросту подавляет размножение вируса.
- Ослабленный иммунитет после болезни или стресса
- Чрезмерная потливость стоп, создающая влажную среду
- Микротравмы кожи от тесной или неудобной обуви
- Хождение босиком в общественных местах — бассейнах, банях, спортзалах
Перечисленные факторы не только повышают риск заражения, но и ускоряют развитие уже имеющегося вируса. Специалисты клиники «Подология» при первичном осмотре обращают внимание именно на совокупность таких факторов — это помогает понять, почему бородавка возникла, и выстроить грамотную тактику лечения.
Как ВПЧ «прячется» от иммунитета
ВПЧ обладает механизмами иммунного уклонения: вирус не проникает в кровоток и не вызывает воспаления, поэтому иммунная система долгое время «не замечает» инфекцию. Это объясняет, почему бородавки могут существовать годами без какой-либо реакции организма, а затем внезапно начать множиться.Как отличить подошвенную бородавку от мозоли
Подошвенная бородавка и мозоль появляются в одних и тех же местах стопы, выглядят похоже и одинаково болят при ходьбе. Именно поэтому люди годами лечат одно, а имеют другое — и не получают результата. Между тем правильно поставленный диагноз определяет всю дальнейшую тактику.
Главное различие — в природе образования. Мозоль — это защитная реакция кожи на механическое давление или трение. Бородавка — инфекционное заболевание, вызванное ВПЧ. Первая исчезает, когда устраняется источник давления; вторая без лечения никуда не уходит и может разрастаться.
Один из наиболее точных домашних тестов — проверка кожного рисунка. На здоровой коже стопы хорошо видны тонкие линии — как отпечатки пальцев. Мозоль эти линии сохраняет или прерывает, тогда как бородавка полностью обходит — кожный рисунок вокруг неё искажён или исчезает совсем.
Второй надёжный тест — характер боли при надавливании. Нажмите на образование сверху, а затем сожмите его с двух сторон. Мозоль болит при прямом вертикальном давлении. Бородавка реагирует острой болью именно при боковом сжатии — это её характерный признак.
| Признак | Подошвенная бородавка | Стержневая мозоль |
|---|---|---|
| Причина | Вирус папилломы человека (ВПЧ) | Длительное трение или давление |
| Кожный рисунок | Обходит образование, искажён | Сохраняется или прерывается |
| Характер боли | При боковом сжатии | При прямом надавливании сверху |
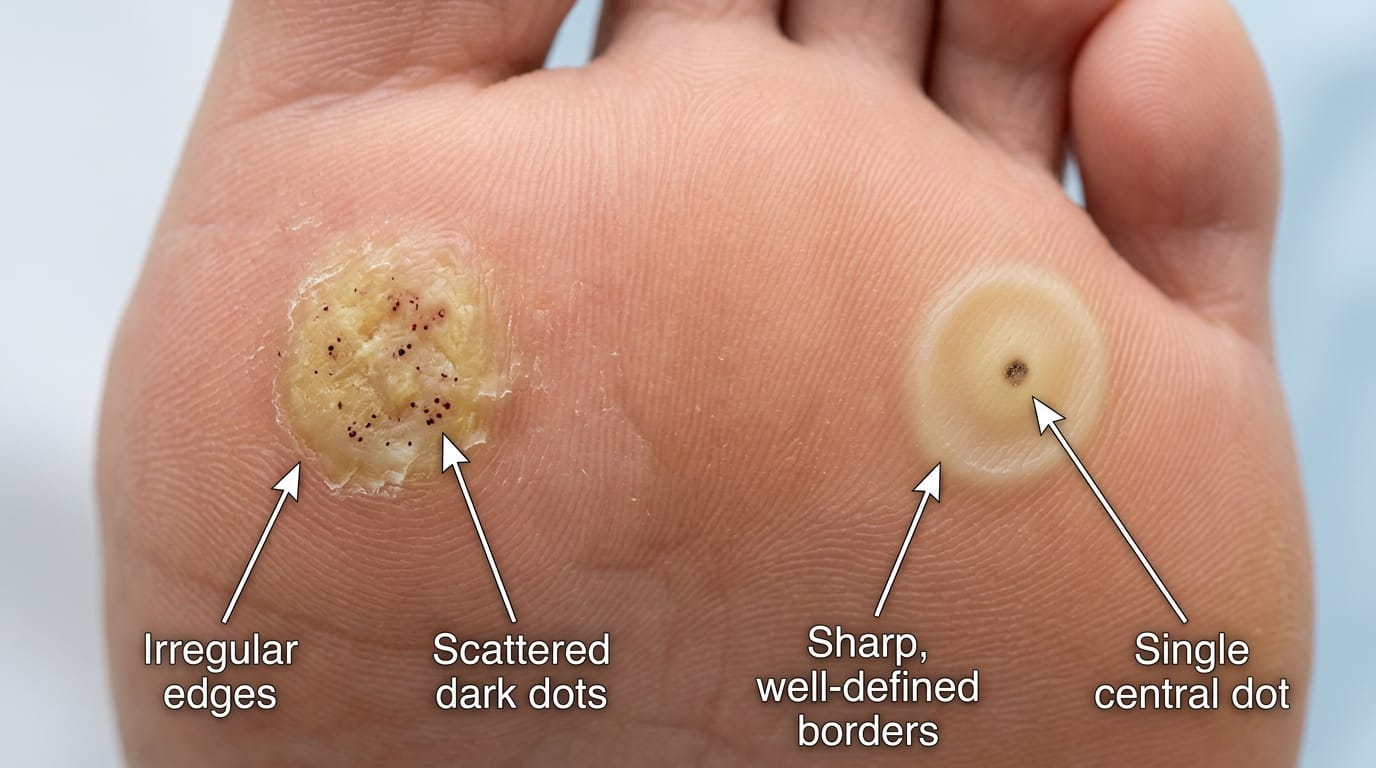
| Чёрные точки | Несколько точек, разбросаны по поверхности | Одна точка строго по центру (стержень) |
| Края | Размытые, неровные | Чёткие, ровные |
| Количество | Может быть несколько рядом | Как правило, одна |
| Заразность | Да (вирусная природа) | Нет |
Особого внимания заслуживает расположение образования. Мозоль формируется строго там, где есть постоянное механическое воздействие — под суставами, на пятке. Бородавка может возникнуть в любом месте подошвы, в том числе между суставами, где давление минимально.
Как провести тест с распариванием
Распарьте ногу в тёплой воде 10–15 минут, затем аккуратно снимите пемзой верхний ороговевший слой. У мозоли откроется гладкая поверхность с одной тёмной точкой по центру. У бородавки под слоем кожи будут видны мелкие розоватые сосочки, тёмные вкрапления и возможные следы мелких кровоизлияний. Важно: не углубляйтесь слишком сильно и не травмируйте здоровую кожу.Если после самостоятельной проверки сомнения остаются, не стоит затягивать с визитом к специалисту. В клинике «Подология» подолог проводит дифференциальную диагностику в том числе с применением дерматоскопии — это позволяет точно определить природу образования за один приём, без болезненных процедур.
Визуальные и тактильные признаки различий
Рассмотреть разницу между бородавкой и мозолью можно даже невооружённым глазом — нужно лишь знать, на что именно обращать внимание. Оба образования плотные, телесного или желтоватого цвета и появляются в местах давления. Но при внимательном осмотре различия становятся очевидными.
Первый и самый характерный визуальный признак бородавки — тёмные точки на поверхности. Это не грязь и не пигментация: так выглядят тромбированные капилляры — мельчайшие сосуды, пронизывающие вирусное образование. У мозоли сосудов нет, поэтому тёмных точек не бывает в принципе. У стержневой мозоли — лишь одна тёмная точка строго по центру, и это сам стержень, а не сосуд.
Второй признак — состояние кожного рисунка. Присмотритесь к поверхности образования: у здоровой кожи и мозоли сохраняются тонкие линии-папиллярные узоры. Бородавка разрушает эти линии — кожный рисунок вокруг и на поверхности образования прерывается или исчезает.
Третий признак — форма и края. Мозоль имеет чёткие, ровные границы и слегка вдавленный центр. Бородавка, напротив, отличается неровными, размытыми краями и может окружаться ороговевшим валиком кожи. Рядом с основным образованием нередко видны маленькие дочерние бородавки — точечные узелки, которых у мозоли не бывает.
Тактильные (осязательные) признаки не менее важны. При надавливании подушечкой пальца сверху вниз болит мозоль. Если же сжать образование с боков — острая боль характерна именно для бородавки. Это объясняется тем, что шипица пронизана нервными окончаниями и сосудами, а при боковом сжатии они сдавливаются.
- Поверхность бородавки — шероховатая, рыхлая, может крошиться при механическом воздействии
- Поверхность мозоли — гладкая, плотная, однородная, не рыхлится
- Цвет бородавки — телесный, сероватый или желтовато-коричневый, неоднородный
- Цвет мозоли — однородный, белый или жёлтый, без пятен и вкраплений
- Размер бородавки — от 3 до 10 мм, над кожей выступает всего на 1–2 мм (растёт вглубь)
Если после самостоятельного осмотра остаются сомнения — не стоит полагаться только на визуальную оценку. В клинике «Подология» применяется дерматоскопия — метод, позволяющий с многократным увеличением рассмотреть структуру образования и точно определить его природу за один приём, без боли и без необходимости что-либо снимать или срезать.

Когда подошвенная бородавка требует удаления
Не каждая подошвенная бородавка нуждается в немедленном удалении. У части людей с крепким иммунитетом образование самостоятельно регрессирует в течение 1–2 лет — особенно у детей и подростков. Однако существует ряд ситуаций, когда выжидательная тактика неоправданна и откладывать вмешательство не следует.
Прежде всего удаление показано, когда бородавка вызывает боль при ходьбе. Шипица, расположенная под нагрузочными зонами стопы, может причинять такой дискомфорт, что человек меняет походку — начинает щадить больное место. Это влечёт перегрузку суставов, связок и позвоночника.
Второй повод — активный рост и распространение. Если бородавка увеличивается в размере, вокруг неё появляются новые мелкие образования или формируется мозаичная бородавка (группа мелких сливающихся узелков) — это сигнал, что иммунитет не справляется с вирусом и процесс прогрессирует.
Мозаичная бородавка
Множественные подошвенные бородавки, сгруппированные на одном участке стопы и нередко сливающиеся в единое поле поражения. Поддаётся лечению сложнее, чем единичная бородавка.
Удаление также необходимо в следующих случаях:
- Бородавка существует более 2 лет без признаков уменьшения
- Образование кровоточит, изменило цвет или форму — это требует исключения других патологий
- Человек болен сахарным диабетом или имеет нарушения периферического кровообращения: риск осложнений значительно выше
- Пациент часто контактирует с другими людьми — спортсмен, посещает бассейн, работает в медицине: высок риск заражения окружающих
- Бородавка у ребёнка мешает нормальной активности — бегу, занятиям спортом, ношению обуви
Отдельного внимания заслуживает психологический фактор. Если человек испытывает выраженный дискомфорт, тревогу или стесняется образования — это тоже весомый аргумент в пользу удаления. Качество жизни имеет значение не меньше, чем медицинские показания.
Важно понимать: самостоятельное срезание, выкусывание или грубое выдавливание бородавки недопустимо. Такие действия травмируют ткани, открывают ворота для инфекции и провоцируют распространение вируса на соседние участки кожи. Специалисты клиники «Подология» подбирают метод удаления индивидуально — с учётом глубины, размера образования и общего состояния кожи стопы, что позволяет избежать рецидивов и повреждения здоровых тканей.
Когда удалять не нужно
Если бородавка небольшая (до 3–4 мм), не болит, не растёт и не беспокоит — можно выбрать тактику наблюдения, особенно у детей до 12 лет. В этом случае рекомендуется укреплять иммунитет, избегать повторного заражения и раз в 2–3 месяца оценивать динамику у специалиста.Факторы риска и осложнения при отсутствии лечения
Подошвенная бородавка редко остаётся статичной: без лечения она либо медленно регрессирует (что у взрослых происходит нечасто), либо прогрессирует. Чем дольше вирус присутствует в тканях, тем глубже укореняется образование и тем сложнее его впоследствии удалить без риска рецидива.
Ряд факторов существенно повышает вероятность того, что бородавка не пройдёт сама и даст осложнения:
- Ослабленный иммунитет — хронические заболевания, длительный приём иммуносупрессантов, ВИЧ-инфекция
- Сахарный диабет и нарушения кровообращения — снижают регенерацию тканей и повышают риск вторичной инфекции
- Повышенная потливость стоп — создаёт влажную среду, благоприятную для активации и распространения ВПЧ
- Частые микротравмы кожи — профессиональный спорт, тесная обувь, ходьба босиком
- Детский и подростковый возраст — иммунитет к ВПЧ ещё не сформирован, заражение происходит легче
При отсутствии лечения единичная бородавка способна стать множественной. Вирус распространяется на соседние участки кожи — особенно при самостоятельных попытках срезать или ковырять образование. Формируется «дочерние» бородавки, а затем и мозаичное поражение, охватывающее значительную площадь подошвы.
Одно из серьёзных косвенных осложнений — нарушение биомеханики стопы. Человек инстинктивно щадит больное место и переносит вес на другие зоны подошвы. Со временем это приводит к перегрузке суставов, болям в колене и пояснице, формированию вторичных мозолей в нетипичных местах.
Вторичная бактериальная инфекция
Осложнение, возникающее при травматизации бородавки — самостоятельном срезании, неудачных домашних процедурах. Проявляется покраснением, отёком, гнойным отделяемым; у людей с диабетом может перейти в трудно заживающую рану.
Специалисты клиники «Подология» при первичном обращении оценивают не только саму бородавку, но и общее состояние стоп, особенности походки и наличие сопутствующих факторов риска. Такой комплексный взгляд позволяет определить, насколько срочно необходимо вмешательство, и предотвратить распространение процесса до того, как он станет трудноизлечимым.
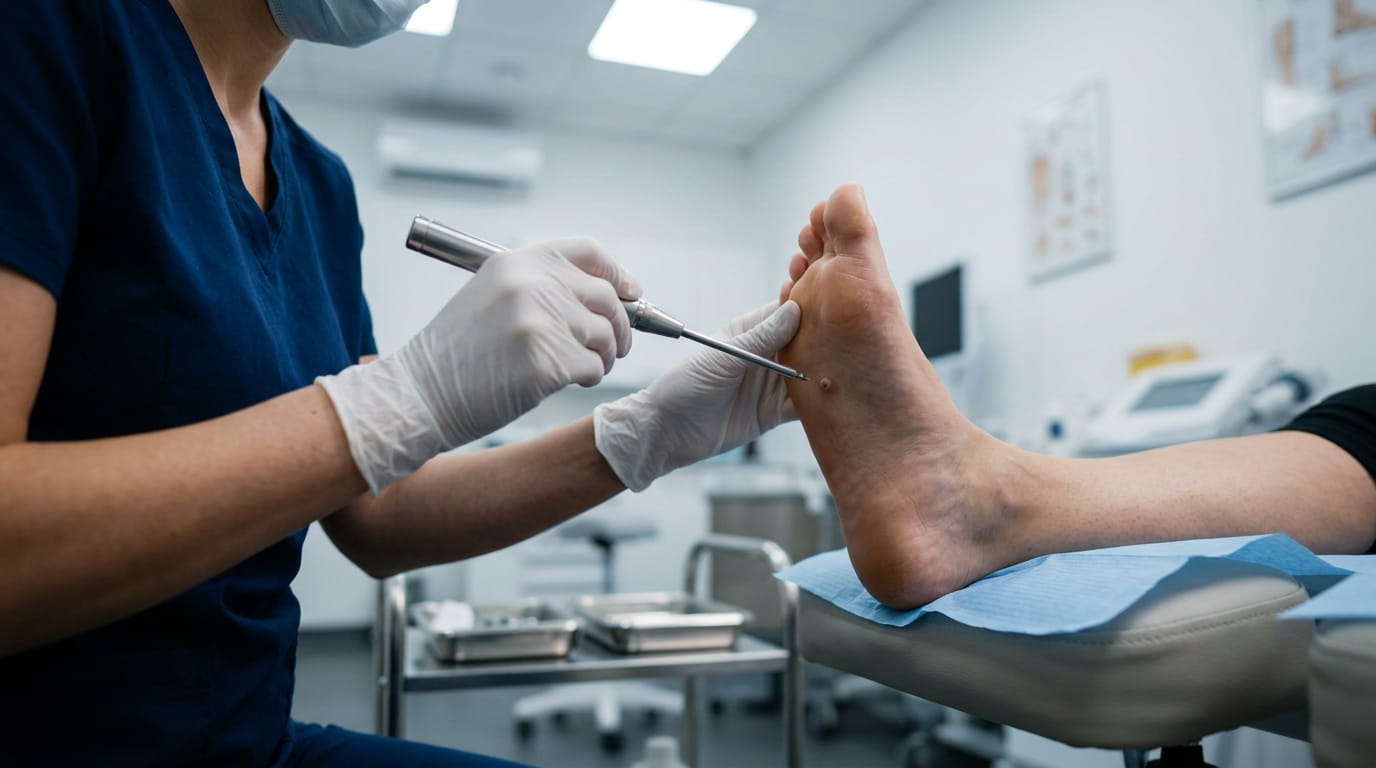
Современные методы удаления подошвенных бородавок
Сегодня медицина располагает несколькими надёжными методами удаления шипиц. Выбор между ними зависит от глубины и размера образования, состояния кожи стопы, наличия сопутствующих заболеваний и индивидуального болевого порога пациента. Ни один из методов не даёт стопроцентной гарантии от рецидива — поскольку вирус ВПЧ остаётся в организме — однако современные подходы значительно снижают его вероятность.
Рассмотрим основные методы, применяемые в российских клиниках.
Если вы ищете подробную информацию о процедурах, можно узнать, как проводится удаление подошвенных бородавок в специализированных подологических центрах — с описанием этапов подготовки и восстановления.
Криодеструкция (жидким азотом)
Замораживание бородавки жидким азотом при температуре около −196°C. Клетки образования разрушаются, на их месте формируется пузырь, который заживает в течение 7–14 дней. Один из самых доступных методов; при глубоких шипицах может потребоваться несколько сеансов.
Лазерное удаление
Воздействие лазерным лучом (CO? или эрбиевым лазером) послойно выпаривает ткани бородавки. Одновременно коагулируются сосуды — кровотечение минимально. Считается наиболее точным методом для глубоких и крупных образований.
Радиоволновое удаление
Высокочастотные радиоволны разогревают жидкость в клетках бородавки и разрушают их. Метод малотравматичен, не оставляет рубцов, подходит для крупных образований под местной анестезией.
Электрокоагуляция
Удаление с помощью электрического тока. Применяется реже из-за более высокого риска рубцевания, однако эффективна при небольших образованиях.
Химическая деструкция
Нанесение препаратов на основе трихлоруксусной кислоты или других кератолитических веществ. Проводится курсами, подходит для поверхностных бородавок.
Хирургическое иссечение
Классическое удаление скальпелем под местной анестезией. Применяется при обширных или запущенных поражениях, когда другие методы неэффективны.
Наглядно сравним основные характеристики методов:
| Метод | Анестезия | Кол-во сеансов | Риск рубца | Для каких бородавок |
|---|---|---|---|---|
| Криодеструкция | Не нужна | 1–3 | Минимальный | Небольшие и средние |
| Лазер | Местная | 1–2 | Очень низкий | Любые, в т.ч. глубокие |
| Радиоволна | Местная | 1 | Очень низкий | Крупные и глубокие |
| Электрокоагуляция | Местная | 1 | Умеренный | Небольшие |
| Химическая | Не нужна | 3–7 | Минимальный | Поверхностные |
| Хирургическое иссечение | Местная | 1 | Возможен | Обширные поражения |
Важную роль играет этап подготовки перед любым из методов. Специалист осматривает образование, при необходимости назначает дерматоскопию и исключает злокачественный процесс. Пренебрегать этим шагом нельзя ни при каких обстоятельствах.
В клинике «Подология» перед удалением проводится полноценная диагностика стопы: оценивается не только сама бородавка, но и состояние кожи, биомеханические особенности и факторы, способствующие рецидиву. Это позволяет выбрать оптимальный метод — и снизить риск повторного появления шипицы.
Что происходит после удаления: этапы заживления
После любого метода на месте бородавки формируется ранка или корочка. В первые 1–3 дня возможен дискомфорт при ходьбе. Полное заживление занимает от 2 до 4 недель в зависимости от глубины поражения и выбранного метода. В период заживления важно защищать зону от влаги, носить удобную обувь и соблюдать рекомендации врача по уходу за раной.Домашние методы и их эффективность: что нужно знать
Желание справиться с бородавкой самостоятельно — понятное и естественное. Некоторые домашние методы действительно работают при поверхностных и небольших образованиях, однако при глубоких шипицах их эффективность резко падает. Ключевое условие успеха — систематичность и терпение: большинство методов требуют применения в течение нескольких недель.
Наиболее доказанным домашним средством считается салициловая кислота — она доступна в аптеках в виде растворов, гелей и пластырей. Кислота послойно размягчает и отшелушивает ороговевшие ткани бородавки, постепенно разрушая образование. Применяют её ежедневно после распаривания ноги, нанося точечно только на бородавку и защищая здоровую кожу вокруг.
Второй распространённый вариант — криоаппликаторы домашнего использования. Это аэрозольные средства на основе смеси газов (диметиловый эфир, пропан), охлаждающие кожу до −57°C. Они значительно уступают клинической криодеструкции жидким азотом (−196°C), поэтому эффективны только при поверхностных, недавно возникших бородавках небольшого размера.
Что касается народных средств — чеснока, яблочного уксуса, чистотела, кожуры банана — их эффективность не подтверждена клиническими исследованиями. Некоторые из них обладают местнораздражающим или слабым кератолитическим действием, что может давать эффект плацебо или незначительный результат при очень поверхностных бородавках. Тем не менее они не воздействуют на вирус и не устраняют первопричину образования.
| Метод | Доказательная база | Для каких бородавок | Риски |
|---|---|---|---|
| Салициловая кислота | Высокая | Поверхностные, небольшие | Раздражение кожи при попадании на здоровые участки |
| Домашние криоаппликаторы | Умеренная | Свежие, поверхностные | Ожог при неправильном применении |
| Яблочный уксус | Нет доказательств | Не рекомендуется | Химический ожог кожи |
| Чистотел (сок) | Нет доказательств | Не рекомендуется | Токсичен при попадании на слизистые и раны |
| Чеснок, уксус | Нет доказательств | Не рекомендуется | Раздражение, мацерация кожи |
При домашнем лечении необходимо соблюдать ряд правил, чтобы не усугубить ситуацию:
- Не срезайте и не срывайте бородавку — это распространяет вирус и создаёт риск вторичной инфекции
- Защищайте здоровую кожу вокруг образования (вазелином или пластырем с отверстием) перед нанесением кислоты
- Используйте отдельную пилку или пемзу для обработки бородавки — не применяйте её на здоровых участках
- Мойте руки после каждой процедуры, чтобы не занести вирус на другие части тела
- Оцените результат через 4 недели: если улучшений нет — это повод обратиться к специалисту
Главное ограничение домашних методов — они воздействуют на внешние проявления, но не на вирус в глубоких слоях кожи. При глубоко укоренившейся шипице домашнее лечение нередко даёт лишь временный эффект: верхушка исчезает, но корень остаётся. Специалисты клиники «Подология» нередко принимают пациентов именно после длительных безуспешных домашних попыток — и в таких случаях требуется более серьёзное вмешательство, чем если бы человек обратился сразу.
Когда домашнее лечение категорически противопоказано
Не следует лечить бородавку самостоятельно при сахарном диабете, нарушениях периферического кровообращения, наличии ран или воспаления рядом с образованием. Также нельзя применять кератолитики у детей до 2 лет и на участках с повреждённой кожей. В этих случаях необходима консультация врача до начала любого лечения.
Профилактика повторного появления бородавок и шипиц
После успешного удаления бородавки вирус ВПЧ не покидает организм — он может сохраняться в латентном состоянии в клетках кожи. Это означает, что при определённых условиях шипица способна появиться снова. Грамотная профилактика направлена сразу на два фронта: предотвращение повторного заражения извне и поддержание иммунного контроля над вирусом внутри организма.
Основа профилактики — барьерная защита в общественных местах. Вирус ВПЧ устойчив на влажных поверхностях: плитке в бассейнах, банях, душевых кабинах спортзалов. Простое правило «никогда не ходить босиком в общественных местах» снижает риск заражения в разы.
Второй критически важный фактор — состояние кожи стоп. Сухая, потрескавшаяся кожа — открытые ворота для вируса. Регулярное увлажнение, обработка огрубевших участков и своевременное устранение трещин на пятках существенно повышают барьерную функцию кожи.
- Носите сменную обувь в бассейне, бане, спортзале — шлёпанцы или резиновые сандалии
- Тщательно просушивайте стопы после водных процедур, особенно межпальцевые промежутки
- Используйте индивидуальные предметы гигиены — полотенца, пилки, пемзу, ножницы
- Выбирайте обувь по размеру — тесная обувь создаёт микротравмы и ускоряет проникновение вируса
- Меняйте носки ежедневно, при повышенной потливости стоп — используйте антиперспирантные средства для ног
- Не надевайте чужую обувь — особенно спортивную и пляжную
Отдельного внимания заслуживает укрепление иммунитета. Поскольку именно иммунная система сдерживает активность ВПЧ, её поддержание — это долгосрочная стратегия защиты. Полноценный сон, сбалансированное питание, умеренные физические нагрузки и своевременное лечение хронических заболеваний снижают риск реактивации вируса.
Нужно ли менять обувь после лечения бородавки
ВПЧ способен сохраняться на внутренней поверхности обуви, особенно при наличии влаги. После завершения лечения рекомендуется обработать обувь антисептическим спреем или ультрафиолетовым стерилизатором. Старую обувь, которую носили в период активной бородавки, желательно заменить — особенно спортивную.Важную роль играет и регулярный уход за стопами как таковой: своевременное удаление ороговевшего слоя, контроль за состоянием кожи между пальцами, ношение качественных стелек при плоскостопии. В клинике «Подология» после удаления бородавки пациентам дают индивидуальные рекомендации по уходу за стопами — с учётом особенностей кожи и образа жизни, что помогает существенно снизить вероятность рецидива.
Когда стоит обратиться к дерматологу
Многие люди откладывают визит к врачу, надеясь, что бородавка пройдёт сама или поддастся домашнему лечению. Иногда так и происходит — но далеко не всегда. Есть чёткие ситуации, когда самолечение не только бесполезно, но и опасно, и затягивание с обращением к специалисту лишь усложняет задачу.
К дерматологу или подологу нужно обратиться в следующих случаях:
- Бородавка болезненна настолько, что меняется походка — щадящий перенос веса перегружает суставы и позвоночник
- Образование кровоточит, изменило цвет, отекло или появилось гнойное отделяемое — признаки воспаления или вторичной инфекции
- Бородавка существует более 2 месяцев и не реагирует на домашнее лечение — салициловая кислота и аптечные криоаппликаторы оказались неэффективны
- Образований стало несколько или они сливаются — мозаичное поражение требует профессионального подхода
- Есть сахарный диабет, нарушения кровообращения или иммунодефицит — домашнее лечение противопоказано в принципе
- Вы не уверены, бородавка ли это — похожую картину могут давать подошвенная мозоль, псориаз, меланома акрального типа и другие патологии
- Бородавка появилась у ребёнка до 4 лет — в этом возрасте любое самолечение нежелательно
Важен и вопрос выбора специалиста. Подошвенными бородавками занимаются дерматологи и подологи. Подолог — специалист по заболеваниям стоп — обладает более узкой и глубокой экспертизой именно в этой области: он оценивает не только образование, но и биомеханику стопы, состояние кожи и ногтей, факторы риска рецидива.
Дерматоскопия
Неинвазивный метод диагностики, при котором врач осматривает образование через специальный прибор с 10–100-кратным увеличением. Позволяет оценить структуру, сосудистый рисунок и характер поверхности — и достоверно отличить бородавку от мозоли, меланомы или псориатического очага.
Не стоит ждать, пока станет совсем плохо. Чем раньше поставлен точный диагноз — тем проще, быстрее и дешевле лечение. Свежая, небольшая бородавка удаляется за один сеанс; запущенная, глубокая или мозаичная шипица может потребовать нескольких процедур и длительного наблюдения.
В клинике «Подология» приём ведут специалисты-подологи, которые проводят дерматоскопию непосредственно на первой консультации. Это позволяет сразу же поставить точный диагноз, исключить другие патологии и — при необходимости — провести удаление в тот же день, без лишних посещений и ожидания.
Главное — не откладывать
Подошвенная бородавка — это не просто косметическая проблема, а инфекционное заболевание, которое требует внимания и грамотного подхода. Умение отличить её от мозоли по кожному рисунку, характеру боли и виду тёмных точек помогает принять правильное решение ещё до визита к врачу. Если образование болезненно, растёт или не реагирует на домашнее лечение в течение нескольких недель — это чёткий сигнал обратиться к специалисту: современные методы удаления позволяют избавиться от шипицы быстро, точно и с минимальным риском рецидива. А соблюдение простых правил профилактики — ношение сменной обуви в общественных местах, уход за кожей стоп и поддержание иммунитета — снижает вероятность повторного появления бородавки даже у тех, кто уже переболел.
Если у вас остались сомнения насчёт образования на стопе — не угадывайте: запишитесь на консультацию к подологу или дерматологу. Чем раньше поставлен точный диагноз, тем проще и быстрее лечение.
Об авторе: Зайцев Александр Максимович - специалист с квалификацией подолога, детского ортопеда и детского подолога. Профессионально занимается диагностикой и лечением ортопедических и подологических проблем у детей, включая коррекцию плоскостопия, деформаций стоп и профилактику заболеваний опорно-двигательного аппарата. Применяет комплексный подход к сохранению здоровья стоп с раннего возраста.